Cel diagnostyki: nie przeoczyć choroby, mimo prawidłowego EKG
Osoba z nawracającym bólem w klatce piersiowej, kołataniem serca czy napadami duszności często słyszy: „EKG jest prawidłowe, proszę się nie martwić”. Taki wynik uspokaja, ale nie zawsze oznacza, że serce jest zdrowe. Klucz polega na tym, by zrozumieć kiedy zwykłe EKG nie wystarcza oraz jak krok po kroku dobrać zaawansowane metody oceny pracy serca do konkretnych objawów, wieku, obciążeń i wyników podstawowych badań.
Dobry schemat myślenia wygląda tak: krok 1 – możliwie dokładny opis dolegliwości, krok 2 – odpowiednie podstawowe badania (w tym EKG), krok 3 – wybór kolejnych, bardziej specjalistycznych metod, gdy EKG jest niewystarczające lub nie pasuje do objawów. Takie podejście znacząco zmniejsza ryzyko przeoczenia groźnych chorób, takich jak choroba wieńcowa, kardiomiopatie, groźne zaburzenia rytmu czy wady zastawek.
Frazy kluczowe: zaawansowana diagnostyka kardiologiczna, kiedy EKG jest niewystarczające, echo serca wskazania, Holter EKG i ABPM, tomografia komputerowa serca, rezonans magnetyczny serca, scyntygrafia i PET w kardiologii, koronarografia inwazyjna, testy obciążeniowe serca, diagnostyka zaburzeń rytmu, przygotowanie do badań kardiologicznych, typowe błędy w interpretacji badań serca
Dlaczego zwykłe EKG ma swoje granice?
Co tak naprawdę pokazuje spoczynkowe EKG
Spoczynkowe EKG to jedno z najstarszych i najprostszych badań kardiologicznych. Mimo ogromnej wartości, ma bardzo wyraźne granice. Żeby dobrze z niego korzystać, trzeba zrozumieć, czym ono jest, a czym nie jest.
Krok 1: jak działa EKG? EKG rejestruje elektryczną aktywność serca za pomocą elektrod przyklejonych do skóry. Serce działa jak pompa sterowana impulsem elektrycznym. Ten impuls rozchodzi się po mięśniu sercowym i powoduje skurcz. EKG nie „patrzy” na samą budowę serca – widzi jedynie przebieg impulsu w danym momencie.
Standardowe badanie spoczynkowe trwa kilka, najwyżej kilkanaście sekund. W tym czasie pacjent leży spokojnie, najczęściej w pozycji na wznak. W efekcie EKG pokazuje krótką migawkę z pracy serca:
- rytm serca (czy jest miarowy, przyspieszony, zwolniony);
- przewodzenie impulsów w układzie bodźcoprzewodzącym (czy nie ma bloków, opóźnień);
- pewne cechy przerostu mięśnia sercowego (np. w nadciśnieniu);
- zmiany niedokrwienne lub przebyte zawały (ale nie zawsze);
- niektóre zaburzenia elektrolitowe i wpływ leków.
Najważniejsza konsekwencja: EKG spoczynkowe pokazuje serce wyłącznie w chwili badania i w warunkach spoczynku. Gdy objawy pojawiają się przy wysiłku, stresie, w nocy czy raz na kilka dni – jest duża szansa, że w krótkim zapisie EKG nie będzie po nich śladu.
Sytuacje, w których EKG „kłamie” lub milczy
Określenie, że EKG „kłamie”, jest oczywiście skrótem myślowym. Sam zapis nie oszukuje, ale łatwo wyciągnąć z niego błędne wnioski. Klasyczny błąd to utożsamienie „prawidłowego EKG” ze „zdrowym sercem”. Są trzy typowe grupy sytuacji, w których EKG bywa mylące.
Napadowe dolegliwości – badanie w „złym momencie”
Najczęstszy problem: EKG zostało wykonane pomiędzy epizodami, gdy serce akurat zachowuje się normalnie. Dotyczy to zwłaszcza:
- napadowych kołatań serca – podczas napadu pacjent ma tętno 150–200/min, a w gabinecie, kilka godzin później, rytm jest idealnie prawidłowy;
- krótkich epizodów bólu w klatce piersiowej – wynikających z chwilowego niedokrwienia mięśnia sercowego (dławica piersiowa), które mija po odpoczynku lub nitroglicerynie;
- omdleń i zasłabnięć – wielu chorych przychodzi na EKG już po powrocie do pełnej świadomości; zaburzenie rytmu, które wywołało omdlenie, mogło trwać sekundy.
W takich przypadkach prawidłowe EKG nie jest dowodem, że napady są „nerwicowe” czy „bez znaczenia”. To jedynie informacja, że w momencie zapisu serce zarejestrowano w fazie „spokojnej”. Potrzebne są metody, które będą obserwowały serce znacznie dłużej, np. Holter EKG czy rejestratory zdarzeń.
Choroby strukturalne serca – EKG ich nie „widzi”
Ekg rejestruje elektryczność, a nie pełną anatomię serca. Dlatego wiele chorób związanych ze strukturą narządu jest w nim słabo widocznych lub w ogóle niewidocznych:
- umiarkowane i nawet ciężkie wady zastawek (np. zwężenie zastawki aortalnej, niedomykalność mitralna);
- wczesne etapy kardiomiopatii (rozstrzeniowej, przerostowej, arytmogennej);
- płyn w osierdziu, guzy serca, niektóre wady wrodzone.
Przykładowo, osoba z ciężką niewydolnością zastawki aortalnej może mieć EKG, które nie wzbudzi większych zastrzeżeń. Tymczasem echo serca pokaże poważny przeciek i przeciążenie lewej komory. W takich sytuacjach poleganie wyłącznie na EKG grozi wielomiesięcznym lub wieloletnim opóźnieniem rozpoznania.
Choroba wieńcowa – prawidłowe EKG nie wyklucza problemu
W chorobie wieńcowej (zwężenia tętnic wieńcowych) klasyczne „zmiany niedokrwienne” w EKG pojawiają się często dopiero przy znacznym ograniczeniu przepływu lub podczas bólu. Jeśli pacjent przychodzi bez bólu, wynik może wyglądać poprawnie, mimo:
- istotnych zwężeń w tętnicach wieńcowych;
- nawracających od tygodni bólów wysiłkowych;
- wysokiego ryzyka (nadciśnienie, cukrzyca, palenie tytoniu, obciążony wywiad rodzinny).
Dlatego przy typowych dolegliwościach dławicowych lekarz powinien proponować testy obciążeniowe (np. próba wysiłkowa, stress-echo, scyntygrafia perfuzyjna) czy obrazowanie naczyń (tomografia komputerowa serca, koronarografia), a nie ograniczać się do jednego EKG.
Ograniczenia techniczne i diagnostyczne spoczynkowego EKG
Oprócz ograniczeń „koncepcyjnych” EKG ma także bariery techniczne. Nawet idealny system nie pokaże prawdy, jeśli zapis jest zabrudzony błędami.
Błędy techniczne i zakłócenia
Najczęstsze problemy techniczne to:
- niewłaściwe ułożenie elektrod – np. zamiana miejsc kończynowych, zbyt wysoko lub zbyt nisko przyklejone elektrody przedsercowe; może to imitować zawał, przerost lub inne patologie;
- ruch pacjenta – drżenie mięśni, mówienie, kaszel; tworzą tzw. artefakty, czyli zakłócenia, które mogą utrudniać interpretację;
- zakłócenia elektryczne – np. od innych urządzeń, słabe uziemienie aparatu, telefon przy ciele.
Dobry technik lub lekarz najpierw ocenia, czy zapis jest czytelny technicznie. Nierzadko konieczne jest powtórzenie pomiaru z poprawionym ułożeniem elektrod. Pacjent ma duży wpływ: powinien leżeć spokojnie, nie rozmawiać, nie napinać mięśni.
Wpływ leków i zaburzeń elektrolitowych
Na obraz EKG wpływają między innymi:
- leki (np. beta-blokery, leki antyarytmiczne, niektóre antydepresanty czy antybiotyki);
- zaburzenia poziomu potasu, sodu, wapnia, magnezu;
- hormony tarczycy.
Niektóre leki wydłużają odstęp QT, inne zwalniają przewodzenie przedsionkowo-komorowe. Bez znajomości przyjmowanych preparatów łatwo pomylić efekt farmakologiczny z chorobą lub odwrotnie. Dlatego do badania dobrze jest zabrać listę wszystkich leków i suplementów.
Kiedy nie poprzestawać na zwykłym EKG – praktyczna checklista
W kilku sytuacjach warto wyraźnie zapytać lekarza o dalszą diagnostykę poza spoczynkowym EKG:
- powtarzające się bóle w klatce piersiowej związane z wysiłkiem, stresem, wychodzeniem na zimno;
- napadowe kołatania serca trwające od kilkunastu sekund do kilkudziesięciu minut, szczególnie z towarzyszącymi zawrotami głowy, dusznością lub uczuciem „prawie omdlenia”;
- omdlenia niewyjaśnione (bez oczywistej przyczyny, np. uderzenia głową, przegrzania);
- postępująca duszność, która pojawia się przy coraz mniejszym wysiłku;
- obrzęki nóg, nagłe tycie z zatrzymaniem płynów – podejrzenie niewydolności serca;
- obciążony wywiad rodzinny nagłych zgonów sercowych, kardiomiopatii, zespołu wydłużonego QT.
Co sprawdzić po tej sekcji? Zastanowić się, czy objawy są powtarzalne lub nasilają się, mimo prawidłowego EKG. Jeśli tak – w rozmowie z lekarzem jasno podkreślić, że celem jest wykluczenie poważnej choroby, a nie tylko „zrobienie jednego badania”.
Od objawów do badania – jak krok po kroku myśli kardiolog
Mapowanie objawów na rodzaj badania
Kardiolog nie wybiera badań „na ślepo”. Schemat jest zwykle podobny i można go odtworzyć własnymi słowami. Pozwala to lepiej zrozumieć, dlaczego w jednym przypadku potrzebny jest Holter, w innym echo serca, a w jeszcze innym tomografia komputerowa serca lub koronarografia.
Krok 1: zdefiniowanie głównego problemu
Pierwsza decyzja zapada już przy opisie dolegliwości. Najczęściej spotykane „wejścia” do diagnostyki to:
- bóle w klatce piersiowej (kłujące, piekące, uciskowe, wysiłkowe lub spoczynkowe);
- duszność (nagła lub narastająca, przy wysiłku lub w spoczynku);
- omdlenia i zasłabnięcia, nagłe utraty przytomności;
- kołatania serca, „przeskakiwanie” w klatce piersiowej;
- obrzęki kończyn dolnych, nagły przyrost masy ciała z zatrzymaniem płynów;
- nadciśnienie tętnicze – utrzymujące się lub oporne na leczenie;
- nieprawidłowe wyniki badań przesiewowych (np. EKG w medycynie pracy, echo w badaniach sportowych).
Już samo odpowiednie nazwanie dominującego problemu jest kluczowe. Inne badania dobierze się u osoby z nawracającym bólem wysiłkowym za mostkiem, a inne u pacjenta z kołataniami w spoczynku.
Krok 2: wywiad i badanie fizykalne – zawężenie możliwości
Drugi etap to szczegółowe pytania i badanie przy łóżku:
- kiedy objawy się pojawiają (wysiłek, spoczynek, w nocy, po kawie);
- jak długo trwają epizody, co je przerywa (odpoczynek, leki);
- czy są dodatkowe objawy – duszność, poty, nudności, zawroty głowy;
- choroby współistniejące – nadciśnienie, cukrzyca, choroby tarczycy, nerki;
- przyjmowane leki i używki (kawa, alkohol, narkotyki);
- badanie tętna, ciśnienia, osłuchiwanie serca i płuc, ocena obrzęków.
Na tym etapie kardiolog zadaje sobie pytanie: czy objawy są potencjalnie groźne? Jeśli tak – diagnostyka będzie szybsza i bardziej agresywna. Jeśli nie – można ją rozłożyć w czasie, dobierając badania mniej inwazyjne.
Krok 3: EKG jako punkt startu, a nie koniec ścieżki
Krok 3: EKG jako punkt wyjścia do dalszych decyzji
Po wykonaniu spoczynkowego EKG kardiolog zadaje trzy podstawowe pytania:
- Czy jest wyjaśnienie objawów „od razu”? – np. świeży zawał, szybkie migotanie przedsionków, groźne komorowe zaburzenia rytmu;
- Czy widoczne są ślady przewlekłej choroby? – przerost komór, stare blizny pozawałowe, cechy niedokrwienia;
- Czy zapis jest prawidłowy, ale objawy są niepokojące? – wtedy EKG staje się tylko pierwszym krokiem.
Od odpowiedzi zależy, czy pacjent trafi od razu do szpitala (np. z podejrzeniem zawału), czy zostanie skierowany na planowe badania obrazowe, testy obciążeniowe czy monitorowanie rytmu.
Co sprawdzić po tej sekcji? Czy Twoje dotychczasowe EKG faktycznie wyjaśnia objawy, czy jedynie „nic nie pokazuje”. Jeśli to drugie, kolejny krok powinien obejmować metody sięgające dalej niż 10-sekundowy zapis.
Krok 4: dobór zaawansowanych badań – zasada „od prostego do złożonego”
Po wstępnej ocenie lekarz zwykle stosuje prostą drabinkę decyzyjną:
- Krok 1: Czy trzeba wykonać badanie obrazujące strukturę serca? (echo serca, czasem rezonans);
- Krok 2: Czy trzeba ocenić przepływ w tętnicach wieńcowych? (próba wysiłkowa, CT serca, koronarografia);
- Krok 3: Czy trzeba dłużej obserwować rytm serca? (Holter, rejestrator zdarzeń, pętlowy rejestrator wszczepialny);
- Krok 4: Czy potrzebne jest precyzyjne mapowanie elektryczne? (badanie elektrofizjologiczne, ablacja).
Zaawansowane metody nie wykluczają się, często uzupełniają. U pacjenta z omdleniami można jednocześnie wykonać echo serca, a potem założyć Holter lub rejestrator zdarzeń, jeśli pierwsze badania nie dają odpowiedzi.
Co sprawdzić po tej sekcji? Do jakiej „szufladki” najlepiej pasują Twoje dolegliwości: struktura serca, przepływ wieńcowy czy zaburzenia rytmu. To pomaga w rozmowie o konkretnych badaniach, a nie o „zrobieniu wszystkiego”.
Echo serca (USG serca) – kiedy ważniejsze niż EKG
Na czym polega echo serca i czego szuka lekarz
Echo serca (echokardiografia) to badanie ultrasonograficzne, w którym lekarz widzi ruchome serce „na żywo”:
- kształt i wielkość jam serca;
- grubość ścian i ich kurczliwość;
- pracę zastawek – czy dobrze się otwierają i domykają;
- obecność płynu w osierdziu, guzów, skrzeplin;
- szacunkowe ciśnienia w różnych częściach serca i w tętnicy płucnej.
W odróżnieniu od EKG, które rejestruje elektryczność, echo pokazuje mechanikę pompy. Dlatego przy wielu problemach to ono jest badaniem pierwszego wyboru, a EKG jedynie uzupełnieniem.
Co sprawdzić po tej sekcji? Czy Twoje dolegliwości sugerują problem z „budową” lub „siłą” serca (duszność, obrzęki, szmery), a nigdy nie miałeś wykonanego echo. W takiej sytuacji samo EKG jest za małym wycinkiem obrazu.
Kiedy echo serca wyprzedza EKG w kolejce badań
Istnieje kilka grup objawów i sytuacji, w których echo jest wręcz kluczowe:
- Postępująca duszność i spadek wydolności – szczególnie, jeśli towarzyszą im:
- obrzęki nóg, uczucie „wody w płucach”,
- szmery nad sercem słyszalne w badaniu stetoskopem,
- przebyta chemioterapia lub radioterapia klatki piersiowej.
- Podejrzenie wady zastawkowej – np. lekarz rodzinny lub internista słyszy nowy szmer, wcześniej nieobecny.
- Niewydolność serca – nowe rozpoznanie lub kontrola zaawansowania choroby:
- ocena frakcji wyrzutowej (siły skurczu lewej komory),
- ustalenie, czy niewydolność wynika z choroby mięśnia, zastawek czy nadciśnienia.
- Przebyte zapalenie mięśnia sercowego (np. po infekcji wirusowej) – kontrola powikłań.
- Podejrzenie nadciśnienia płucnego – przewlekła duszność, choroby płuc, choroby zakrzepowo-zatorowe.
- Niektóre choroby ogólnoustrojowe, które często uszkadzają serce:
- nadciśnienie tętnicze wymagające kilku leków,
- cukrzyca z długoletnim przebiegiem,
- choroby tkanki łącznej (np. toczeń), amyloidoza.
W każdej z tych sytuacji prawidłowe EKG nie wyklucza istotnej patologii. Echo może ujawnić np. ciężkie zwężenie zastawki aortalnej czy segmentowe zaburzenia kurczliwości po „niemym” zawale.
Co sprawdzić po tej sekcji? Czy w Twojej dokumentacji kiedykolwiek opisano:
„szmer nad aortą”, „podejrzenie niewydolności serca”, „podejrzenie kardiomiopatii”. Jeśli tak, brak echa serca jest istotną luką diagnostyczną.
Jak przygotować się do echo serca – krok po kroku
Echo serca nie wymaga skomplikowanych przygotowań, ale kilka drobiazgów poprawia jakość badania:
- Krok 1: zabierz dotychczasowe EKG i wyniki badań – lekarz od razu powiąże obraz z wcześniejszymi zapisami;
- Krok 2: załóż wygodną, dwuczęściową odzież – łatwiej odsłonić klatkę piersiową;
- Krok 3: jeśli masz silną duszność w pozycji leżącej, zgłoś to przed rozpoczęciem – czasem badanie trzeba modyfikować;
- Krok 4: przygotuj listę objawów i pytań – np. czy serce jest powiększone, czy zastawki są szczelne, jaka jest frakcja wyrzutowa.
Typowym błędem jest założenie, że echo „zawsze wszystko wyjaśni”. Przy niektórych arytmiach wynik może być prawidłowy, a problem tkwi głównie w układzie elektrycznym serca – wtedy potrzebne są dodatkowe badania rytmu.
Co sprawdzić po tej sekcji? Czy w opisie echo masz jasno podane:
frakcję wyrzutową, ocenę zastawek i informację o płynie w osierdziu. Jeśli opis jest bardzo lakoniczny („badanie w normie”), dopytaj przy kolejnej wizycie o szczegóły.
Kiedy echo serca to za mało i co bywa kolejnym krokiem
Są sytuacje, w których echo, choć bardzo przydatne, nie wystarcza:
- Podejrzenie mikrozawałów lub blizn, których nie widać w standardowym echo – przydatny jest rezonans magnetyczny serca (CMR);
- Ocena złożonych wad wrodzonych u dorosłych – potrzebne może być echo przezprzełykowe lub rezonans;
- Dokładna ocena niedomykalności zastawek przed zabiegiem – angiografia, echo 3D, czasem CT serca.
Jeśli echo wykryje poważną wadę strukturalną, kolejne badania zwykle nie zastępują EKG, ale budują pełniejszy obraz (struktura + przepływ + elektryczność).
Co sprawdzić po tej sekcji? Czy na wyniku echo widnieją sformułowania typu:
„wymaga dalszej diagnostyki”, „zalecana ocena w ośrodku referencyjnym”. Takie uwagi są sygnałem, że zwykłe echo to dopiero początek bardziej zaawansowanego etapu.
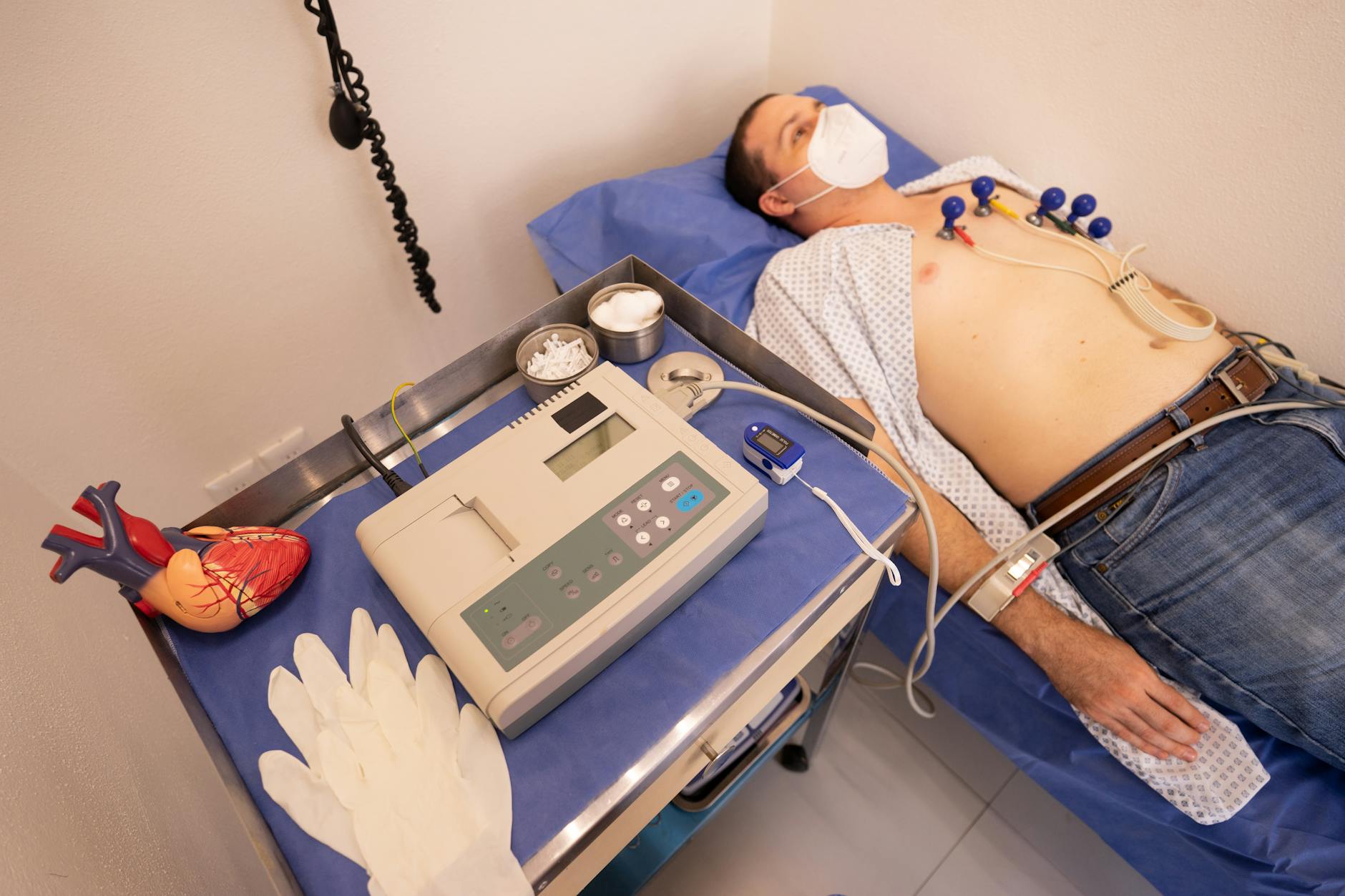
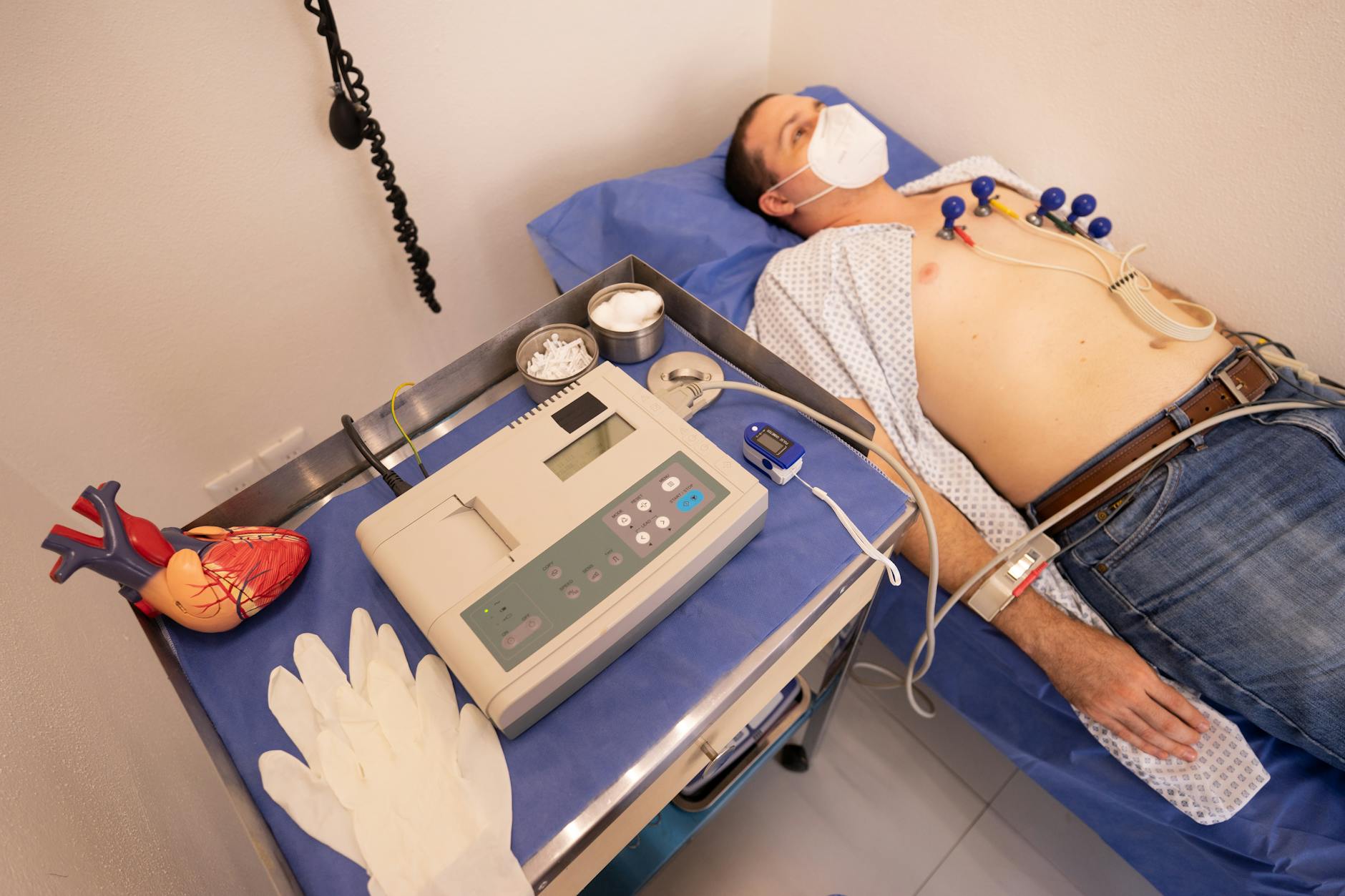
Holter EKG i rejestratory zdarzeń – łapanie napadowych zaburzeń rytmu
Czym jest Holter EKG i kiedy ma przewagę nad zapisem spoczynkowym
Holter EKG to 24–72-godzinne (czasem dłuższe) monitorowanie rytmu serca przy pomocy małego rejestratora noszonego na pasku lub przyklejonego do klatki piersiowej. W tym czasie urządzenie zapisuje:
- częstość pracy serca w dzień i w nocy;
- pojedyncze dodatkowe pobudzenia (nadkomorowe i komorowe);
- krótkie i długie epizody tachykardii lub bradykardii;
- okresy pauz – np. zatrzymania akcji serca na kilka sekund;
- zmiany odcinka ST sugerujące niedokrwienie (w niektórych aparatach).
Kluczowa różnica w stosunku do zwykłego EKG: Holter ma szansę wychwycić arytmię, która pojawia się kilka razy dziennie, ale nie w czasie wizyty. Dzięki temu objawy z dzienniczka pacjenta można zderzyć z konkretnym zapisem.
Co sprawdzić po tej sekcji? Czy Twoje dolegliwości (np. kołatania, zawroty głowy) występują przynajmniej kilka razy w tygodniu. Jeśli tak, klasyczny Holter ma realną szansę coś uchwycić.
Typowe wskazania do Holtera – kiedy to kolejny krok po EKG
Holter EKG jest szczególnie pomocny w kilku scenariuszach:
- Napadowe kołatania serca – trwające od kilkunastu sekund do kilku minut, powtarzające się co dzień lub co kilka dni;
- Omdlenia i „prawie omdlenia” – zwłaszcza, gdy:
- spoczynkowe EKG jest prawidłowe lub ma niewielkie odchylenia,
- nie znaleziono innych przyczyn (np. neurologicznych, ortostatycznych);
- Kontrola już rozpoznanych arytmii – np.:
- częstość i długość napadów migotania przedsionków,
- ilość dodatkowych pobudzeń komorowych,
- efekt leczenia przeciwarytmicznego lub ablacji;
- Ocena pracy rozrusznika serca – czy stymulator działa poprawnie w codziennym życiu;
- Diagnostyka nocnych zaburzeń rytmu – np. bradykardia w czasie snu, pauzy związane z bezdechem sennym.
Holter nie jest natomiast idealnym narzędziem przy objawach pojawiających się raz na miesiąc czy rzadziej. Wtedy szanse na „trafienie” w epizod są niewielkie i lepiej sięgnąć po inne metody monitorowania.
Co sprawdzić po tej sekcji? Jak często występują Twoje objawy i jak długo trwają. Jeśli zmieścisz się w klasycznym „oknie” 24–72 godzin, Holter ma duże znaczenie diagnostyczne.
Jak przygotować się do badania Holter EKG – instrukcja krok po kroku
Aby wynik Holtera był jak najbardziej przydatny, potrzebne jest aktywne współdziałanie pacjenta:
- Krok 1: zaplanuj „typowy dzień” – w trakcie badania wykonuj swoje zwykłe aktywności (chodzenie, schody, lekki wysiłek). Nie rezygnuj ze wszystkiego z obawy o „za duży wysiłek”, chyba że lekarz zaleci inaczej.
- Krok 2: prowadź dokładny dzienniczek – zapisuj:
- godziny i charakter objawów (kołatania, ból, zawroty głowy);
- co wtedy robiłeś (spoczynek, wysiłek, stres);
- zażyte leki w trakcie badania.
- Krok 3: zadbaj o skórę przed założeniem elektrod – nie smaruj klatki piersiowej tłustymi kremami, balsamami; u mężczyzn z obfitym owłosieniem często potrzebne jest delikatne ogolenie fragmentów skóry.
- Krok 4: chroń urządzenie przed wilgocią – nie kąp się i nie bierz prysznica z założonym aparatem, jeśli nie jest wodoszczelny (większość klasycznych Holterów nie jest).
- Krok 5: unikaj intensywnych ruchów rąk powodujących odklejanie elektrod – np. dynamicznych ćwiczeń siłowych, chyba że lekarz wyraźnie je zalecił do sprowokowania objawów.
Rejestratory zdarzeń i długoterminowe monitorowanie – gdy Holter „nie łapie” arytmii
Jeśli objawy pojawiają się raz na kilka tygodni lub miesięcy, klasyczny Holter bywa ślepy. Wtedy kardiolog sięga po urządzenia przeznaczone do długoterminowego monitorowania rytmu:
- zewnętrzne rejestratory zdarzeń – małe aparaty, które:
- noszone są przez kilka tygodni,
- aktywujesz przyciskiem w chwili objawów (kołatania, zawroty, „zamroczenie”),
- w części modeli rejestrują też automatycznie epizody bardzo szybkiego lub bardzo wolnego rytmu.
- wszczepialne rejestratory pętlowe (ILR) – niewielkie urządzenia:
- wprowadza się je pod skórę w znieczuleniu miejscowym,
- działają nawet przez kilka lat,
- same wykrywają podejrzane epizody (migotanie przedsionków, długie pauzy, tachykardie komorowe).
Takie rejestratory są złotym standardem przy rzadkich, ale groźnych objawach, których nie udaje się udokumentować w krótkim monitoringu.
Co sprawdzić po tej sekcji? Jak często masz napady kołatania lub omdlenia. Jeśli mniej niż raz w tygodniu, dopytaj lekarza, czy Holter to faktycznie najlepszy wybór, czy nie lepszy będzie dłuższy monitoring.
Wskazania do rejestratorów zdarzeń – kiedy warto je rozważyć
Decyzja o rejestratorze zapada zwykle wtedy, gdy:
- Objawy są rzadkie, ale budzą niepokój:
- nagłe omdlenia bez ostrzegawczych symptomów,
- incydenty „wyłączenia” na kilka–kilkanaście sekund,
- silne kołatania raz na kilka tygodni.
- Dotychczasowe badania nie wykazały przyczyny:
- kolejne spoczynkowe EKG bez istotnych zmian,
- Holter 24–72 h kilka razy z rzędu „czysty”,
- echo serca prawidłowe lub z drobnymi, niewyjaśniającymi objawów zmianami.
- Istnieje ryzyko groźnej arytmii, np.:
- przebyty epizod zatrzymania krążenia bez jasnej przyczyny,
- podejrzenie dziedziczonych arytmii (np. zespół długiego QT),
- omdlenia u osób z chorobą strukturalną serca.
U części chorych rejestrator wykrywa niemym przebieg migotania przedsionków, co praktycznie zmienia strategię leczenia (np. włączenie silniejszego leczenia przeciwzakrzepowego).
Co sprawdzić po tej sekcji? Czy masz za sobą serię „prawidłowych” badań przy wciąż nawracających, rzadkich objawach. Jeśli tak, uporządkuj wyniki i na wizycie zadaj konkretne pytanie: „Czy w mojej sytuacji rozważa Pan/Pani rejestrator zdarzeń lub ILR?”.
Jak wygląda zakładanie zewnętrznego rejestratora krok po kroku
Samo założenie rejestratora zdarzeń jest proste, ale żeby badanie miało sens, trzeba działać według planu.
- Krok 1: omów częstotliwość objawów – na tej podstawie kardiolog dobiera:
- czas trwania monitorowania (np. 2–4 tygodnie),
- rodzaj urządzenia (cięższy, ale dokładniejszy vs lżejszy, wygodniejszy).
- Krok 2: założenie elektrod lub plastra – pielęgniarka:
- odtłuszcza skórę, czasem delikatnie goli fragmenty owłosienia,
- przykleja elektrody lub specjalny plaster zintegrowany z rejestratorem,
- sprawdza jakość sygnału (krótkie „testowe EKG”).
- Krok 3: instrukcja obsługi przycisku „zdarzenie” – kluczowy moment:
- uczą Cię, jak wcisnąć przycisk przy kołataniu, bólu w klatce piersiowej czy zawrotach,
- pokazują, jak prowadzić krótki dzienniczek zdarzeń z godziną i opisem objawu.
- Krok 4: życie z rejestratorem – przez kolejne dni:
- nosisz urządzenie przez całą dobę,
- pilnujesz, żeby się nie zamoczyło (chyba że to model wodoszczelny),
- starasz się żyć „jak zwykle”, aby sprowokować typowe epizody.
- Krok 5: zwrot i analiza danych – po upływie wyznaczonego czasu:
- oddajesz rejestrator wraz z dzienniczkiem,
- technik zgrywa zapis, a kardiolog porównuje moment wciśnięcia przycisku z rodzajem rytmu na EKG.
Typowym błędem jest brak reakcji w czasie objawów – pacjent zapomina wcisnąć przycisk albo robi to z dużym opóźnieniem. Wtedy lekarz widzi np. zwykły rytm zatokowy, a nie to, co wywołało dolegliwości.
Co sprawdzić po tej sekcji? Czy dostałeś jasną instrukcję obsługi przycisku i zasady prowadzenia dzienniczka. Bez tego nawet najlepszy rejestrator może nie dać odpowiedzi.
Wszczepialny rejestrator pętlowy (ILR) – kiedy ma sens i jak przebiega zabieg
ILR to małe urządzenie (wielkości pendrive’a lub mniejsze) wszczepiane pod skórę klatki piersiowej. Służy do wieloletniego monitorowania rytmu serca.
- Krok 1: kwalifikacja – kardiolog analizuje:
- dotychczasowe epizody omdleń lub kołatań,
- wyniki badań (EKG, Holter, echo, testy wysiłkowe),
- ryzyko groźnych arytmii (np. choroba wieńcowa, kardiomiopatie).
- Krok 2: mini-zabieg – w warunkach sali zabiegowej:
- pod skórę, zwykle po lewej stronie mostka, wprowadza się urządzenie przez niewielkie nacięcie,
- całość trwa kilkanaście minut, w znieczuleniu miejscowym,
- po zabiegu zakłada się jałowy opatrunek.
- Krok 3: ustawienie progów wykrywania – lekarz programuje:
- granice częstości rytmu, powyżej/poniżej których urządzenie zarejestruje epizod,
- rodzaje arytmii, które mają być szczególnie „wyłapywane” (np. migotanie przedsionków, pauzy, tachykardia komorowa).
- Krok 4: życie z ILR – na co dzień:
- nie czujesz urządzenia lub tylko lekko przy ucisku miejsca wszczepienia,
- otrzymujesz pilota do ręcznego oznaczania epizodów z objawami,
- w wielu modelach zapis automatycznie przesyłany jest z domu do ośrodka (tzw. telemonitoring).
- Krok 5: kontrole – co kilka miesięcy:
- kardiolog przegląda epizody zapisane przez ILR,
- porównuje je z Twoimi zgłoszonymi objawami,
- na tej podstawie decyduje np. o potrzebie rozrusznika, ablacji czy zmianie leczenia.
Robienie z ILR „ostateczności” bywa błędem. U chorego z licznymi, niespecyficznymi objawami, ale bez omdleń i bez choroby strukturalnej serca, korzyść z wszczepienia może być niewielka w stosunku do inwazyjności.
Co sprawdzić po tej sekcji? Czy w dokumentacji masz opisy typu:
„omdlenie o niejasnej etiologii pomimo wykonanej diagnostyki”, „podejrzenie arytmogennej przyczyny omdlenia”. W takich sytuacjach rozmowa o ILR ma szczególne znaczenie.

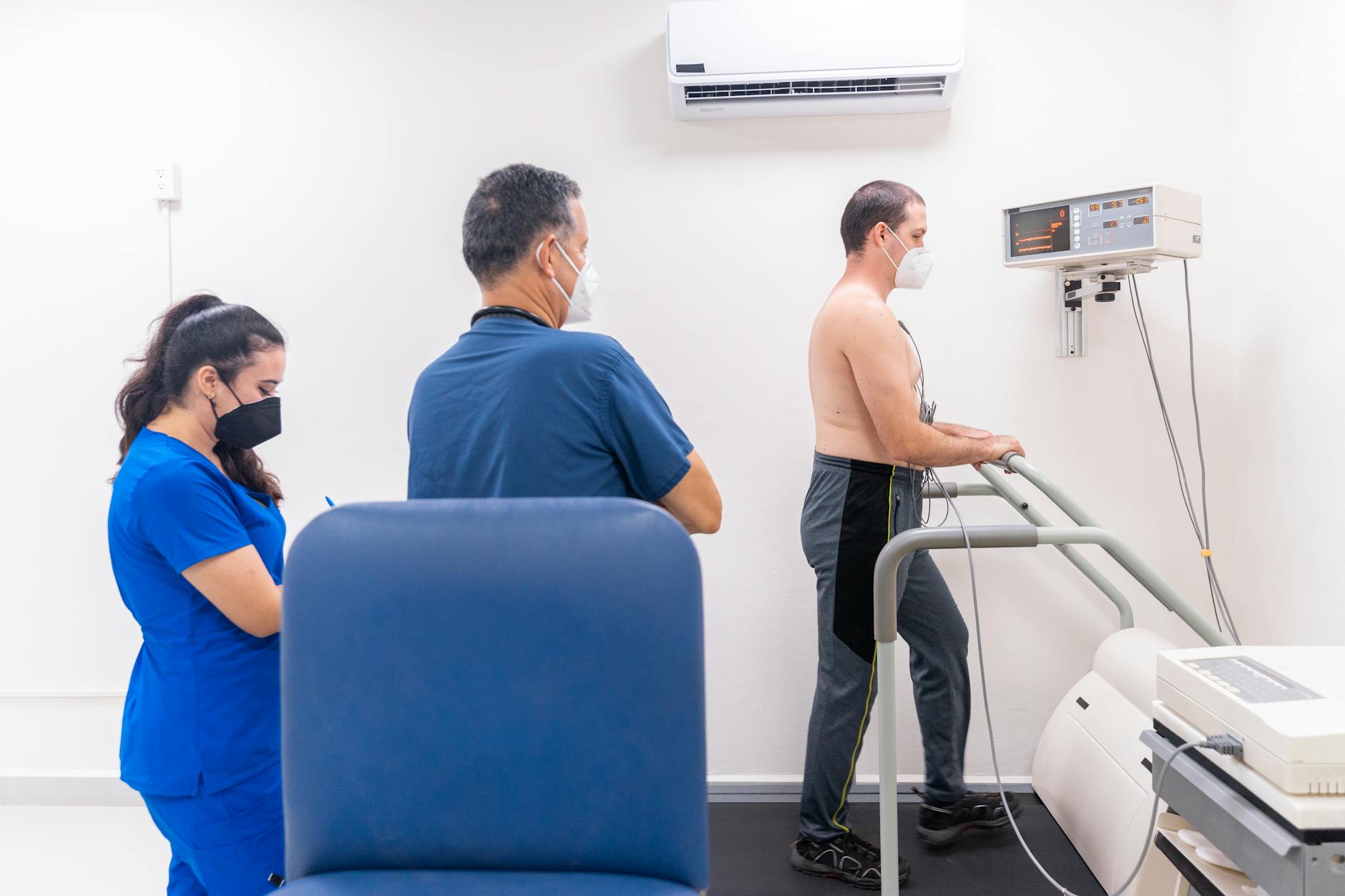
Test wysiłkowy (próba wysiłkowa) – kiedy ruch odsłania problem niewidoczny w spoczynku
Niektóre zaburzenia pojawiają się wyłącznie przy wysiłku fizycznym. Kardiolog zadaje sobie pytanie: „Czy serce pod obciążeniem zachowuje się inaczej niż w spokoju?”. Odpowiedzi szuka w teście wysiłkowym na bieżni lub cykloergometrze.
Na czym polega test wysiłkowy krok po kroku
Badanie ma udokumentować, jak serce reaguje na kontrolowany wysiłek – mierzona jest czynność elektryczna (EKG), ciśnienie tętnicze i objawy.
- Krok 1: kwalifikacja – lekarz:
- analizuje wywiad (bóle w klatce piersiowej, duszność, omdlenia),
- przegląda zapis spoczynkowego EKG,
- wyklucza przeciwwskazania (np. ostry zawał, ciężkie zwężenie aortalne, niekontrolowane nadciśnienie).
- Krok 2: przygotowanie do badania – przed wejściem na bieżnię:
- przykleja się elektrody na klatkę piersiową,
- zakłada mankiet do pomiaru ciśnienia,
- wykonuje się EKG spoczynkowe „na start”.
- Krok 3: stopniowe zwiększanie wysiłku – w kilku etapach:
- co 2–3 minuty rośnie prędkość i nachylenie bieżni albo opór na rowerze,
- medyk obserwuje EKG, ciśnienie i Twoje samopoczucie,
- sygnalizujesz każdy niepokojący objaw (ból, duszność, zawroty głowy).
- Krok 4: faza „schodzenia” z wysiłku – po zatrzymaniu:
- jeszcze kilka minut monitoruje się EKG i ciśnienie,
- ocenia się szybkość powrotu częstości serca do spoczynku,
- sprawdza się, czy nie pojawiają się późne zaburzenia rytmu.
- Krok 5: interpretacja – lekarz analizuje:
- zmiany odcinka ST (podejrzenie niedokrwienia),
- arytmie wywołane wysiłkiem,
- nadmierny wzrost lub spadek ciśnienia.
Częstym błędem jest zbyt małe zaangażowanie w wysiłek z obawy przed „przemęczeniem serca”. Tymczasem badanie ma sens, tylko jeśli osiągniesz odpowiedni poziom obciążenia – oczywiście pod kontrolą personelu.
Co sprawdzić po tej sekcji? Czy w opisie próby wysiłkowej widzisz informacje o:
maksymalnym obciążeniu, przyczynie przerwania testu i ewentualnych zmianach ST lub arytmiach. Bez tych danych wynik jest trudniejszy do interpretacji.
Kiedy zwykłe EKG „w spoczynku” przegrywa z testem wysiłkowym
Są konkretne sytuacje, w których spoczynkowe EKG bywa myląco prawidłowe, a dopiero test wysiłkowy pokazuje problem:
- Stabilna dławica piersiowa – ból lub ucisk w klatce piersiowej:
- pojawia się głównie przy szybkim marszu, wchodzeniu po schodach,
- ustępuje w ciągu kilku minut po odpoczynku,
- spoczynkowe EKG – bez typowych zmian.
- Wysiłkowo wywoływane arytmie – napady:
- częstoskurczu nadkomorowego lub komorowego wyłącznie przy wysiłku,
- migotania przedsionków po większym obciążeniu fizycznym,
- bloków przedsionkowo-komorowych „ujawniających się” w trakcie testu.
- Ocena wydolności po zawale lub zabiegach wieńcowych – gdy trzeba:
- sprawdzić tolerancję wysiłku po angioplastyce lub by-passach,
- ustawić bezpieczną intensywność treningu rehabilitacyjnego.
Źródła
- 2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy. European Society of Cardiology (2021) – Zalecenia dot. diagnostyki zaburzeń przewodzenia i rytmu, rola EKG i Holtera
- 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. European Society of Cardiology (2020) – Kryteria rozpoznania niedokrwienia, ograniczenia EKG spoczynkowego
- 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death. American Heart Association (2017) – Diagnostyka groźnych arytmii, znaczenie EKG, Holtera i badań zaawansowanych
- 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction. American College of Cardiology Foundation (2013) – Interpretacja zmian niedokrwiennych w EKG i ich ograniczenia
- 2019 ESC Guidelines for the management of patients with supraventricular tachycardia. European Heart Rhythm Association (2019) – Szczegółowe zalecenia dot. rejestratorów zdarzeń i monitorowania długoterminowego
- Recommendations for cardiac chamber quantification by echocardiography in adults. American Society of Echocardiography (2015) – Standardy oceny struktury serca w echo, wady zastawek i kardiomiopatie
- 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European Association of Nuclear Medicine (2019) – Rola scyntygrafii i PET w ocenie niedokrwienia mięśnia sercowego
- 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European Association of Cardiovascular Imaging (2019) – Zastosowanie CT i rezonansu serca w diagnostyce choroby wieńcowej
- Kardiologia. Podręcznik oparty na dowodach. PZWL Wydawnictwo Lekarskie (2020) – Przegląd badań: EKG, Holter, echo, testy wysiłkowe, CT, MRI serca