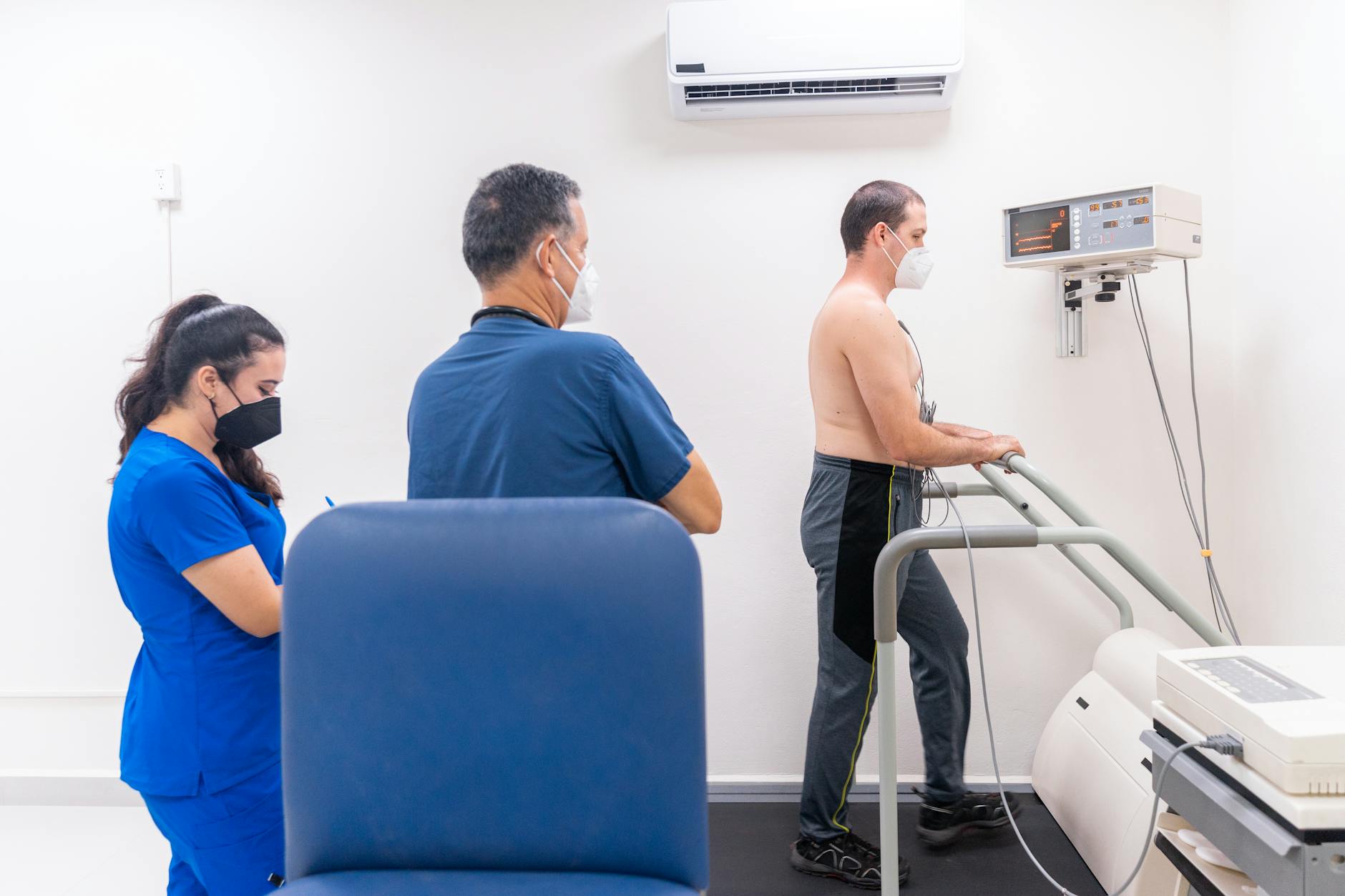
Czym jest rehabilitacja kardiologiczna i dla kogo jest przeznaczona
Rehabilitacja kardiologiczna – znacznie więcej niż same ćwiczenia
Rehabilitacja kardiologiczna to zaplanowany proces, który ma pomóc osobie po zawale, operacji lub zaostrzeniu choroby serca wrócić do możliwie pełnej sprawności. Obejmuje nie tylko ćwiczenia, ale też edukację, zmianę stylu życia, wsparcie psychologiczne i kontrolę leczenia.
Cały program jest dopasowany do rodzaju choroby, wieku, wydolności i chorób współistniejących. U jednego pacjenta celem będzie powrót do biegania po lesie, u innego – bezpieczne wyjście po zakupy bez zadyszki i lęku.
W dobrze prowadzonej rehabilitacji kardiologicznej łączy się cztery filary: ruch, farmakoterapię, modyfikację nawyków (dieta, sen, używki) oraz pracę ze stresem i emocjami. Dopiero taki całościowy model realnie zmniejsza ryzyko kolejnych incydentów sercowych.
Najczęstsze wskazania do rehabilitacji serca
Rehabilitacja kardiologiczna jest zalecana w bardzo wielu sytuacjach. Najczęściej obejmuje osoby:
- po zawale mięśnia sercowego (STEMI, NSTEMI),
- po angioplastyce wieńcowej (PCI) z założeniem stentów,
- po operacji pomostowania aortalno-wieńcowego (by-pass),
- po zabiegach na zastawkach (wymiana, plastyka),
- po innych zabiegach kardiochirurgicznych (np. korekcja wady wrodzonej),
- z przewlekłą niewydolnością serca (w stabilnym okresie),
- z przewlekłą stabilną chorobą wieńcową z dolegliwościami przy wysiłku,
- po nagłym zatrzymaniu krążenia (jeśli stan ogólny na to pozwala),
- po wszczepieniu urządzeń (ICD, CRT) – po ustabilizowaniu stanu.
Rehabilitację można rozważyć także u pacjentów z nadciśnieniem tętniczym, otyłością i wysokim ryzykiem sercowo-naczyniowym, nawet bez przebytego zawału czy operacji. Wtedy program jest zwykle mniej intensywny, ale równie istotny dla prewencji.
Kto zajmuje się pacjentem – zespół terapeutyczny
Skuteczna rehabilitacja kardiologiczna opiera się na współpracy kilku specjalistów. Najczęściej w proces zaangażowani są:
- kardiolog – diagnozuje, prowadzi leczenie, zleca badania, ocenia ryzyko, wyznacza granice bezpiecznego wysiłku,
- lekarz rehabilitacji medycznej – współtworzy program ćwiczeń, kontroluje efekty, modyfikuje obciążenia,
- fizjoterapeuta – prowadzi ćwiczenia, uczy techniki, monitoruje reakcję organizmu podczas treningu,
- pielęgniarka – kontroluje parametry (ciśnienie, tętno, saturację), pomaga w samoopiece, edukuje,
- psycholog – pomaga radzić sobie ze stresem, lękiem przed wysiłkiem, depresją po zawale,
- dietetyk – planuje dietę wspierającą serce, pomaga w redukcji masy ciała i korekcie nawyków żywieniowych.
Przy bardziej złożonych problemach dołączają inni specjaliści, np. diabetolog przy cukrzycy czy fizjoterapeuta oddechowy po powikłaniach płucnych. Pacjent jest w centrum, a zespół ma go bezpiecznie przeprowadzić przez wszystkie etapy.
Różne poziomy ryzyka i co z tego wynika
Nie ma jednego uniwersalnego programu dla wszystkich. Lekarz i fizjoterapeuta oceniają, czy dana osoba należy do grupy małego, umiarkowanego czy dużego ryzyka powikłań sercowo-naczyniowych podczas wysiłku.
Pod uwagę bierze się m.in.: frakcję wyrzutową lewej komory (EF), wydolność wysiłkową, nasilenie objawów (duszność, ból w klatce), obecność arytmii, nadciśnienie, cukrzycę, otyłość czy zaawansowanie miażdżycy. Im większe ryzyko, tym bardziej ostrożny i wolniejszy będzie start oraz zwiększanie obciążenia.
Pacjent niskiego ryzyka często może po kilku tygodniach wykonywać marszobiegi czy jazdę na rowerze stacjonarnym bez ciągłego nadzoru. Osoba z niewydolnością serca i EF na pograniczu wartości krytycznych będzie ćwiczyć krócej, częściej, przy ścisłym monitoringu tętna, ciśnienia i objawów.
Jak wygląda skierowanie i kiedy zgłosić się na rehabilitację
Skierowanie na rehabilitację kardiologiczną wystawia zwykle kardiolog (szpitalny lub ambulatoryjny), czasem lekarz rodzinny w porozumieniu z kardiologiem. Na dokumencie widnieje rozpoznanie, informacje o przebytej hospitalizacji i ewentualne ograniczenia wysiłku.
Najlepszy moment, by rozpocząć proces, to ciąg dalszy leczenia tuż po wypisie ze szpitala lub po kilku tygodniach, gdy rana po operacji się wygoi, a stan jest stabilny. Długie odkładanie obniża motywację, utrwala lęk przed wysiłkiem i prowadzi do spadku wydolności.
W praktyce warto skontaktować się z ośrodkiem rehabilitacji kardiologicznej jak najszybciej po wypisie. Nawet jeśli termin będzie za kilka tygodni, już sama rozmowa i wstępne wskazówki pomagają lepiej przejść okres pomiędzy szpitalem a formalnym rozpoczęciem zajęć.
Etapy rehabilitacji kardiologicznej: od szpitalnego łóżka do życia codziennego
Trzy fazy rehabilitacji serca
Rehabilitacja kardiologiczna przebiega zwykle w trzech fazach: szpitalnej, poszpitalnej zorganizowanej oraz domowej. Każda ma własny cel i specyfikę.
- Faza I – w szpitalu: zapobieganie powikłaniom, wczesne uruchomienie, nauka bezpiecznych pozycji i pierwszych aktywności.
- Faza II – w ośrodku rehabilitacji (dziennej lub stacjonarnej): systematyczny trening pod nadzorem, edukacja i wsparcie specjalistów.
- Faza III – długoterminowa kontynuacja w domu: utrzymanie efektów, samodzielny trening, dalsza praca nad stylem życia.
Przejście między fazami bywa płynne. Niekiedy pacjent wychodząc ze szpitala ma już wyznaczoną datę przyjęcia do ośrodka rehabilitacji. W innych przypadkach trzeba samodzielnie zorganizować dalszy etap, korzystając ze skierowania.
Faza I – w szpitalu: od leżenia do pierwszych kroków
Wczesna rehabilitacja rozpoczyna się często już w pierwszej lub drugiej dobie, jeśli stan jest stabilny. Zaczyna się od zmiany pozycji w łóżku, krótkiego siadania, następnie pionizacji przy łóżku i kilkumetrowego marszu po korytarzu.
Wysiłek jest minimalny, ale ma ogromne znaczenie: ogranicza ryzyko zakrzepicy, zapaleń płuc, zaników mięśniowych i spadku nastroju. Fizjoterapeuta obserwuje reakcję na najmniejsze obciążenie, ucząc jednocześnie wsłuchiwania się w sygnały organizmu.
Na tym etapie pacjent dowiaduje się, jakie objawy są alarmujące (ból, duszność, kołatanie, zawroty głowy), a które są normalną reakcją adaptacyjną organizmu na wstawanie po dłuższym unieruchomieniu.
Faza II – zorganizowana rehabilitacja po wyjściu ze szpitala
Po wypisie, gdy rana pooperacyjna jest zabezpieczona, a stan krążeniowo-oddechowy ustabilizowany, przychodzi czas na bardziej zaplanowany trening w ośrodku. To kluczowy etap, bo wtedy następuje największy przyrost wydolności.
Program trwa zwykle od kilku do kilkunastu tygodni, z zajęciami kilka razy w tygodniu. Ćwiczenia są dostosowane do aktualnej kondycji, a wyznaczone przez lekarza zakresy tętna i ciśnienia zapewniają bezpieczeństwo.
Równolegle prowadzone są spotkania edukacyjne, konsultacje psychologiczne i dietetyczne. Celem nie jest tylko czasowy powrót do formy, ale nauczenie się, jak samemu dbać o serce przez kolejne lata.
Faza III – samodzielna rehabilitacja domowa
Kiedy formalny program się kończy, organizm jest już zwykle w lepszej formie niż tuż po incydencie, ale to dopiero początek. Brak kontynuacji aktywności szybko cofa osiągnięte efekty.
Na tym etapie pacjent przejmuje odpowiedzialność za regularne ćwiczenia: spacery, nordic walking, jazdę na rowerze stacjonarnym, lekkie ćwiczenia siłowe. Często wystarczą 3–5 sesji tygodniowo po 30–45 minut.
Ważnym elementem jest okresowy kontakt z lekarzem. Test wysiłkowy raz na jakiś czas, kontrola leków, ocena objawów – to pozwala dostosować intensywność wysiłku i modyfikować plan długoterminowy.
Ocena stanu zdrowia przed rozpoczęciem ćwiczeń
Badania i testy, które wyznaczają punkt startowy
Zanim rozpocznie się właściwy trening, zespół medyczny musi dokładnie poznać kondycję serca i całego organizmu. Służą temu standardowe badania.
- Wywiad i badanie fizykalne – pytania o objawy, leki, przebyte incydenty, choroby współistniejące, styl życia.
- EKG spoczynkowe – ocena rytmu serca, przewodzenia, śladów po przebytym zawale.
- Echo serca – ocena funkcji skurczowej i rozkurczowej, frakcji wyrzutowej, pracy zastawek.
- Test wysiłkowy (na bieżni lub cykloergometrze) – kontrolowany wysiłek z ciągłym monitorowaniem EKG, ciśnienia, objawów.
- Holter EKG – 24‑godzinne monitorowanie rytmu serca, jeśli istnieje podejrzenie arytmii.
- Badania laboratoryjne – m.in. profil lipidowy, glikemia, gospodarka elektrolitowa.
Dopiero na tej podstawie lekarz może bezpiecznie określić, od jakiego obciążenia zacząć, jak szybko je zwiększać i na co zwracać szczególną uwagę w trakcie.
Skala ryzyka i dobór intensywności treningu
Na podstawie badań pacjenci są dzieleni na grupy ryzyka sercowo-naczyniowego. U osób niskiego ryzyka zwykle nie obserwuje się istotnych zaburzeń rytmu, EF jest prawidłowa lub tylko nieznacznie obniżona, a objawy wysiłkowe pojawiają się przy dużym obciążeniu.
Pacjenci umiarkowanego i wysokiego ryzyka to m.in. osoby z istotnie obniżoną frakcją wyrzutową, arytmiami podczas wysiłku, dużymi wahaniami ciśnienia lub nasilonymi objawami nawet przy niewielkim obciążeniu.
Od tej klasyfikacji zależy nie tylko intensywność ćwiczeń, ale też liczebność grupy, czas trwania pojedynczych sesji, częstotliwość pomiarów parametrów oraz obecność lekarza podczas treningu.
Ustalanie bezpiecznego zakresu tętna i obciążenia
Jednym z kluczowych elementów jest wyznaczenie zakresu tętna treningowego, czyli przedziału, w którym praca serca jest efektywna, ale nadal bezpieczna. W rehabilitacji kardiologicznej korzysta się zwykle z wyniku testu wysiłkowego.
Orientacyjnie można powiedzieć, że w fazie początkowej często stosuje się obciążenie na poziomie ok. 40–60% maksymalnych możliwości wysiłkowych ustalonych w teście. Ustala się również graniczne wartości ciśnienia tętniczego, powyżej których ćwiczenia należy przerwać.
Pacjent otrzymuje jasne instrukcje: jakie tętno jest celem podczas marszu, kiedy ma zwolnić, a kiedy przerwać wysiłek i skontaktować się z personelem lub lekarzem. Dla wielu osób to pierwsza lekcja praktycznej samokontroli.
Kiedy wysiłek trzeba odroczyć lub przerwać
Są sytuacje, w których rehabilitację trzeba rozpocząć później lub tymczasowo przerwać. Do najczęstszych należą:
- niestabilna dławica piersiowa (bóle w klatce piersiowej przy niewielkim wysiłku lub w spoczynku),
- niewyrównane nadciśnienie tętnicze,
- istotne arytmie, zwłaszcza komorowe lub bardzo szybkie migotanie przedsionków,
- ostra infekcja z gorączką, nasilonym kaszlem lub bólem mięśni,
- zaostrzenie niewydolności serca (nagły przyrost masy ciała, obrzęki, nasilona duszność),
- świeże powikłania zakrzepowo-zatorowe (np. zatorowość płucna).
Przy dobrze prowadzonej kontroli takie sytuacje są wychwytywane szybko, a program jest odpowiednio modyfikowany. Samodzielnie, w domu, trzeba reagować jeszcze ostrożniej – przy każdym podejrzeniu zaostrzenia choroby wysiłek powinien zejść na dalszy plan.
Przykład dwóch różnych punktów wyjścia
Pacjent po świeżym zawale, z obniżoną frakcją wyrzutową i napadową arytmią, zacznie od bardzo łagodnych ćwiczeń, z częstą kontrolą tętna i ciśnienia, często pod ciągłym monitoringiem EKG. Wysiłek będzie przerywany częstymi przerwami.
Kontrastowy przykład pacjenta niskiego ryzyka
Inaczej wygląda start u osoby po planowej angioplastyce, z dobrą frakcją wyrzutową i bez istotnych arytmii w teście wysiłkowym. Taki pacjent zwykle zaczyna od dłuższych marszów na bieżni lub roweru stacjonarnego, z niewielkimi przerwami i szybszą progresją obciążeń.
Mimo „łagodniejszego” profilu ryzyka nadal obowiązuje zasada stopniowania wysiłku. Jeśli pojawiają się nietypowe objawy – wyraźne kołatanie, nagła słabość, ucisk w klatce piersiowej – intensywność trzeba natychmiast zmniejszyć lub przerwać sesję.

Faza I – pierwsze kroki jeszcze w szpitalu
Pierwsze dni po incydencie sercowym
Pierwsze godziny po zawale czy zabiegu to zwykle ścisłe leżenie, monitorowanie parametrów i ustalanie leczenia. Gdy sytuacja się stabilizuje, do gry wchodzi fizjoterapeuta.
Na początku są to krótkie wizyty przy łóżku: pomoc przy zmianie pozycji, nauka oddychania, proste ruchy kończynami, by pobudzić krążenie. Dla pacjenta często to zaskoczenie, że „tak szybko” trzeba zacząć działać.
Ćwiczenia oddechowe i profilaktyka powikłań
Oddychanie po operacji czy ostrym incydencie bywa spłycone i bolesne. Proste techniki oddechowe zmniejszają ryzyko zapalenia płuc i poprawiają utlenowanie krwi.
- głębokie wdechy przez nos z powolnym wydechem przez zaciśnięte usta,
- ćwiczenia z wykorzystaniem spirometru treningowego (jeśli jest zalecony),
- nauka efektywnego kaszlu, często przy podtrzymaniu rany pooperacyjnej.
Równolegle wprowadza się proste ruchy kończyn: zginanie i prostowanie w stawach, krążenia stopami, napinanie mięśni łydek. To element profilaktyki zakrzepicy żył głębokich i zaników mięśniowych.
Od siadania do samodzielnego marszu po korytarzu
Kolejny etap to nauka bezpiecznego siadania na brzegu łóżka. Czasem trwa tylko kilka minut, czasem dłużej, jeśli pojawiają się zawroty głowy lub spadki ciśnienia.
Gdy siedzenie jest dobrze tolerowane, pacjent z pomocą personelu staje obok łóżka. Sprawdza się reakcję serca i oddechu, mierzy ciśnienie. Dopiero wtedy przychodzi czas na pierwsze kroki – początkowo kilka metrów po korytarzu, w obecności fizjoterapeuty lub pielęgniarki.
Wysiłek ocenia się według skali duszności i subiektywnego zmęczenia. Prosty komunikat „mogę rozmawiać podczas marszu” oznacza zazwyczaj bezpieczny poziom obciążenia na tym etapie.
Ustalanie codziennych limitów w szpitalu
Wraz z postępem leczenia pacjent dostaje konkretne zalecenia „na dziś”: ile razy wstać, jak długo spacerować, kiedy odpocząć. Dzięki temu unika się dwóch skrajności – całkowitego unieruchomienia i nadmiernej, spontanicznej aktywności bez kontroli.
Często wprowadza się też proste ćwiczenia w pozycji siedzącej: unoszenie kolan, ruchy ramion, lekkie skłony. Plan zmienia się niemal z dnia na dzień, w zależności od samopoczucia i wyników badań.
Przygotowanie do wyjścia do domu
Ostatnie dni pobytu w szpitalu to czas na ćwiczenia zbliżone do codziennych czynności. Pacjent próbuje samodzielnie wstawać z łóżka, siadać na krześle, przejść po schodach, wykonać podstawową toaletę.
Fizjoterapeuta omawia też typowe sytuacje domowe: jak dźwigać zakupy (a raczej czego nie dźwigać), jak wchodzić po schodach, jak planować dzień, by nie kumulować wysiłku w jednym bloku.
Faza II – zorganizowana rehabilitacja w ośrodku (ambulatoryjna lub stacjonarna)
Jak wygląda typowy dzień rehabilitacji
Programy stacjonarne przypominają rytmem dzień w sanatorium, ale z wyraźnie medycznym nastawieniem. Dzień zaczyna się od pomiaru ciśnienia, tętna, krótkiego wywiadu o samopoczuciu.
Później następuje główna część treningowa: ćwiczenia na bieżni, rowerach stacjonarnych, stepperach, czasem marsze po terenie. Całość odbywa się pod nadzorem fizjoterapeutów, nierzadko z ciągłym monitoringiem EKG u pacjentów wyższego ryzyka.
Między sesjami ruchowymi wplata się edukację, konsultacje specjalistów i czas na odpoczynek. W trybie ambulatoryjnym dzień jest krótszy, ale schemat podobny, tylko skondensowany.
Rodzaje ćwiczeń stosowanych w fazie II
Trening obejmuje kilka podstawowych grup aktywności. Ich dobór zależy od wieku, wydolności i chorób towarzyszących.
- Trening aerobowy – marsz na bieżni, rower stacjonarny, ergometr wioślarski, czasem nordic walking na zewnątrz.
- Ćwiczenia siłowe – z niewielkimi obciążeniami, gumami oporowymi lub ciężarem własnego ciała, w seriach z przerwami.
- Ćwiczenia równowagi i koordynacji – szczególnie u osób starszych, po udarach lub z zawrotami głowy.
- Rozciąganie i ćwiczenia mobilizujące – by poprawić zakres ruchu, zmniejszyć przykurcze po dłuższym unieruchomieniu.
W praktyce sesja obejmuje rozgrzewkę, część właściwą i schłodzenie. Czas trwania i intensywność rosną z tygodnia na tydzień, jeśli stan zdrowia na to pozwala.
Monitorowanie wysiłku w trakcie zajęć
Podczas treningu fizjoterapeuta stale obserwuje pacjenta. Mierzy tętno, ciśnienie, analizuje zapis EKG, pyta o samopoczucie. Pacjent uczy się zgłaszania nawet drobnych niepokojących objawów.
Do oceny obciążenia wykorzystuje się proste skale wysiłku (np. od „bardzo lekki” do „bardzo ciężki”). Łączy się je z pomiarami obiektywnymi – to pozwala później samodzielnie kontrolować intensywność marszu czy jazdy na rowerze.
Jeśli w trakcie sesji tętno lub ciśnienie przekroczą ustalone wartości, wysiłek jest przerywany lub zmniejszany. Dzięki temu program pozostaje bezpieczny również dla osób z wyższym ryzykiem.
Edukacja – drugi filar obok ćwiczeń
Same ćwiczenia nie wystarczą, jeśli po zakończeniu programu pacjent wróci do dawnych nawyków. Dlatego równolegle prowadzi się krótkie, konkretne zajęcia edukacyjne.
- omówienie leków: po co są, jak je przyjmować, czego unikać,
- zasady diety kardiologicznej: ograniczenie soli, tłuszczów trans, odpowiednia ilość warzyw i błonnika,
- rozpoznawanie objawów alarmowych i reakcji na nie,
- planowanie aktywności w ciągu dnia i tygodnia,
- radzenie sobie ze stresem i napięciem emocjonalnym.
Krótka rozmowa z dietetykiem czy edukatorem często porządkuje informacje, które wcześniej były chaotyczne lub sprzeczne. Pacjent dostaje proste, możliwe do wdrożenia wskazówki zamiast ogólnych haseł.
Wsparcie psychologiczne i praca z lękiem
Po zawale czy operacji serca wiele osób odczuwa silny lęk przed wysiłkiem i kolejnym incydentem. Pojawia się też obniżony nastrój, czasem pełnoobjawowa depresja.
W ośrodku pacjent może porozmawiać z psychologiem, który pomaga nazwać te emocje i znaleźć konkretne strategie radzenia sobie. Często korzystne są krótkie warsztaty relaksacji, nauka prostych technik oddechowych redukujących napięcie.
Wsparciem bywa też sama grupa. Widok innych osób na podobnym etapie choroby, które stopniowo robią postępy, zmniejsza poczucie osamotnienia i przywraca wiarę w możliwość powrotu do aktywności.
Indywidualizacja planu – różne scenariusze powrotu do formy
Nie ma jednego schematu dla wszystkich. Młody pacjent bez istotnych chorób towarzyszących szybciej zwiększy dystans i tempo marszu. Osoba z zaawansowaną niewydolnością serca, cukrzycą i otyłością będzie potrzebowała więcej czasu i krótszych sesji.
Plan uwzględnia też cele życiowe. Ktoś, kto chce wrócić do lekkiej pracy fizycznej, będzie przygotowywany inaczej niż osoba pracująca przy biurku. Inne akcenty kładzie się u kogoś, kto marzy o spokojnych górskich spacerach, a inne u miłośnika jazdy na rowerze.
Przygotowanie do fazy domowej
Ostatnie tygodnie zorganizowanej rehabilitacji to czas „oddawania sterów” pacjentowi. Zamiast gotowych poleceń „ile minut na bieżni”, coraz więcej jest wspólnego planowania i ustalania domowych zadań.
Pacjent dostaje konkretny, spisany plan aktywności na pierwsze tygodnie po zakończeniu programu: ile razy w tygodniu spacer, w jakim tempie, jak kontrolować tętno, kiedy włączyć proste ćwiczenia siłowe.
Ten etap bywa kluczowy – to wtedy pojawia się poczucie, że rehabilitacja nie kończy się wraz z ostatnim dniem w ośrodku, tylko zmienia formę z nadzorowanej na samodzielną.
Faza III – samodzielna aktywność w domu i środowisku lokalnym
Przejście z ośrodka do domu – pierwszy tydzień
Początek fazy domowej to zwykle najtrudniejszy moment. Znika stały nadzór personelu, a zostają zalecenia na kartce i własne obawy.
Dobrym punktem wyjścia jest powtórzenie schematu z ośrodka: podobna pora dnia na spacer, ta sama długość marszu, podobne przerwy na odpoczynek. Zmienia się jedynie miejsce.
Jeśli pojawia się niepewność, można przez kilka dni prowadzić prosty dzienniczek aktywności: godzina, rodzaj wysiłku, samopoczucie, tętno przed i po.
Plan tygodnia – jak ułożyć domowy „grafik serca”
Faza III nie wymaga codziennych intensywnych treningów, ale regularności. Serce lubi powtarzalny wysiłek w umiarkowanej dawce.
Przykładowy tydzień może wyglądać tak:
- 3–5 dni w tygodniu – marsz w tempie pozwalającym na swobodną rozmowę,
- 2 dni w tygodniu – proste ćwiczenia siłowe całego ciała (np. krzesło, gumy oporowe),
- codziennie – krótka gimnastyka poranna i rozciąganie.
W dniu gorszego samopoczucia marsz można skrócić, ale lepiej nie rezygnować całkowicie z ruchu, jeśli nie ma wyraźnych przeciwwskazań medycznych.
Jak dobrać intensywność wysiłku w domu
Najprostsze narzędzie to „test mowy”. Jeśli podczas marszu można mówić pełnymi zdaniami, a oddech jest przyspieszony, ale nie urywany, obciążenie zwykle jest odpowiednie.
Drugim sposobem jest kontrola tętna. Lekarz i fizjoterapeuta najczęściej podają orientacyjny zakres tętna treningowego, np. „nie przekraczać…”.
W praktyce wielu pacjentów korzysta z zegarków sportowych lub prostych pulsoksymetrów. Ważniejsza od dokładności pomiaru jest powtarzalność i obserwacja trendu.
Typowe sygnały, że wysiłek jest zbyt duży
W trakcie lub po wysiłku niepokojące są:
- ból w klatce piersiowej, ucisk, pieczenie,
- wyraźna, narastająca duszność, której wcześniej nie było przy podobnym marszu,
- silne zawroty głowy, uczucie omdlewania,
- kołatania serca, uczucie „trzepotania” w klatce piersiowej,
- nagłe osłabienie, zimne poty.
W takiej sytuacji wysiłek trzeba przerwać, usiąść, uspokoić oddech. Jeśli objawy nie mijają lub się nasilają, konieczny jest pilny kontakt z lekarzem lub wezwaniem pogotowia.
Codzienne czynności jako element treningu
Nie każdy wysiłek to zorganizowany spacer. Serce reaguje tak samo na marsz po parku, jak i na dojście do sklepu czy sprzątanie mieszkania.
Stopniowo można włączać:
- krótkie wyjścia po zakupy zamiast podwożenia autem pod sam sklep,
- schody zamiast windy (początkowo 1–2 piętra, z przerwą na półpiętrze),
- prace domowe wykonywane „na raty”, z przerwami na odpoczynek.
Każdą z tych czynności warto traktować jako część planu ruchowego, a nie „dodatkowe obciążenie ponad trening”.
Prosty zestaw ćwiczeń siłowych do domu
Ćwiczenia siłowe w fazie III mają utrzymać masę mięśniową i poprawić funkcjonalność, nie chodzi o „budowanie muskulatury”.
Często stosuje się:
- siadanie i wstawanie z krzesła (bez podpierania się rękami lub z podparciem na początek),
- unoszenie ramion z lekkimi butelkami z wodą lub gumą oporową,
- wspięcia na palce przy oparciu o krzesło lub ścianę,
- półprzysiady przy ścianie, w niewielkim zakresie ruchu.
Lepiej wykonać jedną–dwie krótkie serie po kilka powtórzeń niż jedną długą, po której przez dwa dni boli wszystko.
Jak utrzymać regularność mimo spadków motywacji
Po kilku tygodniach entuzjazm często spada. Pojawia się rutyna, gorsza pogoda, więcej obowiązków.
Pomagają proste strategie:
- stała pora spaceru – np. zawsze po śniadaniu, niezależnie od dnia tygodnia,
- krótkie, realne cele – „10 minut marszu dzisiaj” zamiast „muszę robić 30 minut dziennie”,
- umówienie się na wspólny spacer z bliską osobą lub sąsiadem,
- odliczanie kroków lub minut zamiast dystansu – presja wyniku jest mniejsza.
Nie chodzi o idealny plan, ale o to, by przerwy w aktywności nie trwały tygodniami.
Rola kontrolnych wizyt lekarskich
Faza domowa nie oznacza braku kontroli medycznej. Wizyty u kardiologa i lekarza rodzinnego porządkują dalszy plan.
Na wizytę warto zabrać listę przyjmowanych leków, wyniki pomiarów ciśnienia i krótką notatkę o aktywności: jak często, jak długo, jakie trudności. To ułatwia decyzje o modyfikacji obciążeń.
Czasem po kilku miesiącach pojawia się możliwość stopniowego rozszerzenia aktywności: jazdy na rowerze na dłuższe dystanse, pływania, nordic walking w trudniejszym terenie.

Powrót do pracy i obowiązków rodzinnych
Ocena gotowości do pracy zawodowej
Decyzja o powrocie do pracy nie opiera się tylko na wyniku EKG czy echo serca. Liczy się charakter zajęcia, dojazdy, poziom stresu.
Przy pracy siedzącej zwykle możliwy jest wcześniejszy powrót, często w trybie częściowym, np. na kilka godzin dziennie. W przypadku pracy fizycznej potrzeba więcej czasu i dokładniejszej oceny wydolności wysiłkowej.
Test wysiłkowy przed powrotem do pracy daje bardziej obiektywną informację niż samo subiektywne „czuję się lepiej”.
Stopniowe wchodzenie w rytm zawodowy
Dobrą praktyką jest etapowe zwiększanie obciążenia. Zamiast od razu wracać na pełen etat, można przez tydzień–dwa pracować w skróconym wymiarze godzin, jeśli pracodawca wyraża zgodę.
W pracy fizycznej czasem stosuje się okres przejściowy na lżejszym stanowisku lub z ograniczeniem dźwigania. Warto to otwarcie omówić z przełożonym i lekarzem medycyny pracy.
Po każdym dniu pracy dobrze jest przez kilka minut „podsumować” samopoczucie: poziom zmęczenia, ewentualne dolegliwości, chęć do aktywności po pracy.
Organizacja dnia pracy a serce
Nawet przy pracy siedzącej można zadbać o układ krążenia. Co 45–60 minut krótka przerwa na wstanie, przejście kilku kroków, kilka głębszych oddechów.
Posiłki w pracy lepiej dzielić na mniejsze porcje – duży, ciężki obiad zjedzony w pośpiechu sprzyja senności, pogorszeniu koncentracji i wahanom ciśnienia.
Po powrocie z pracy wskazany jest krótki odpoczynek, ale nie „zatoniecie w kanapie” na cały wieczór. Nawet 15–20 minut spaceru pomaga rozładować napięcie i poprawić jakość snu.
Powrót do roli w rodzinie i domu
Po poważnym incydencie sercowym zmienia się także dynamika w rodzinie. Bliscy często nadmiernie chronią, wyręczają, a pacjent czuje się „bezradny” i „niepotrzebny”.
Dobrze, gdy powrót do obowiązków domowych również jest stopniowy. Można zacząć od lekkich prac: przygotowanie prostego posiłku, podlewanie kwiatów, krótkie zakupy.
Warto otwarcie mówić o tym, czego się obawia, czego się potrzebuje – zamiast w milczeniu akceptować nadopiekuńczość lub przeciwnie, zmuszać się do wszystkiego „jak dawniej”.
Aktywność fizyczna w dłuższej perspektywie – styl życia po rehabilitacji
Od programu do nawyku
Rehabilitacja kardiologiczna ma jasno określony początek. Koniec jest bardziej umowny – z czasem plan ćwiczeń powinien zamienić się w zwyczajny element dnia.
Dobrym wskaźnikiem jest moment, w którym spacer czy prosta gimnastyka nie wymagają już „walki ze sobą”, ale stają się tak oczywiste jak mycie zębów.
Jeżeli po przerwie, np. z powodu infekcji, spontanicznie wraca się do wcześniejszego rytmu, to znak, że nawyk się utrwalił.
Bezpieczny rozwój pasji ruchowych
Niektórzy na etapie fazy III odkrywają na nowo dawne hobby albo szukają nowych form aktywności. Pojawiają się pytania o rower, pływanie, taniec, narty biegowe.
Tu przydaje się jasny plan uzgodniony z lekarzem i fizjoterapeutą: od jakiego dystansu zacząć, jak często, przy jakich objawach odpuścić. Lepsze jest wolniejsze, ale stabilne zwiększanie obciążeń niż gwałtowny „zryw” przed wyjazdem w góry.
Jeśli aktywność wiąże się z większym wysiłkiem (np. dłuższe wyprawy rowerowe), sensowny bywa dodatkowy test wysiłkowy kontrolny po kilku miesiącach treningu.
Łączenie ruchu z innymi elementami prewencji
Ćwiczenia są jednym z filarów ochrony serca, obok leków, diety, zaprzestania palenia i kontroli stresu. Efekt jest największy, gdy te elementy współgrają.
Przykładowo: umiarkowany wysiłek poprawia wrażliwość tkanek na insulinę, ale jeśli wieczorem regularnie pojawiają się obfite, tłuste kolacje, trudno oczekiwać stabilnych wyników glikemii czy masy ciała.
Prostym celem może być utrzymanie podobnego rytmu dnia: stałe godziny posiłków, sen o podobnej porze, ruch o ustalonej godzinie, a nie „jak się uda”.
Radzenie sobie z nawrotami dolegliwości i gorszymi okresami
Wiele osób doświadcza „falowania” formy – lepsze tygodnie przeplatane gorszymi. Nie jest to automatycznie oznaka nawrotu choroby, choć zawsze wymaga czujności.
Jeśli pojawia się wyraźne pogorszenie tolerancji wysiłku bez oczywistej przyczyny (infekcja, brak snu), sensowny krok to konsultacja lekarska i chwilowe zmniejszenie obciążeń zamiast całkowitej rezygnacji z ruchu.
Dobrze jest mieć z góry ustalony „plan B”: skrócony zestaw ćwiczeń na gorsze dni, żeby utrzymać ciągłość, ale nie przeciążać organizmu.
Znaczenie wsparcia otoczenia i systemu ochrony zdrowia
Rodzina jako „przedłużenie” zespołu rehabilitacyjnego
Bliscy mogą pomóc lub utrudnić proces zdrowienia. Wspólny spacer, wspólna zmiana sposobu żywienia i ograniczenie palenia w domu mają większe znaczenie niż pojedyncze „motywujące” rozmowy.
Nadmierna kontrola („nie rób tego, bo serce”) bywa równie szkodliwa jak zupełny brak zainteresowania. Dobrym rozwiązaniem są jasne zasady: jakie aktywności są zalecane, jakie nadal przeciwwskazane, co robić w sytuacji nagłych objawów.
Rola lekarza rodzinnego, kardiologa i fizjoterapeuty
Po zakończeniu programu w ośrodku pacjent zostaje głównie pod opieką lekarza POZ i kardiologa. Od ich współpracy zależy ciągłość zaleceń i unikanie sprzecznych komunikatów.
W wielu miejscach możliwy jest również okresowy kontakt z fizjoterapeutą w ramach poradni rehabilitacyjnej. Krótkie spotkanie co kilka miesięcy pomaga skorygować technikę ćwiczeń, dostosować intensywność i odpowiedzieć na nowe pytania.
Pacjent, który przychodzi na takie wizyty z zapiskami aktywności i konkretnymi wątpliwościami, zwykle korzysta z nich znacznie bardziej niż ten, który „liczy, że lekarz sam się domyśli”.
Aktywność w grupach lokalnych
W części miast i mniejszych miejscowości działają kluby pacjentów po zawale lub po operacjach kardiochirurgicznych. Często organizują wspólne marsze, zajęcia edukacyjne, spotkania z dietetykiem.
Dla wielu osób udział w takiej grupie staje się ważnym elementem utrzymania aktywności – jest termin, są znajome twarze, łatwiej „wyjść z domu”.
Nawet brak formalnego klubu nie jest barierą. Czasem wystarczy sąsiad lub znajomy z podobnym doświadczeniem i umówiona pora wspólnego ruchu.
Najczęściej zadawane pytania (FAQ)
Na czym dokładnie polega rehabilitacja kardiologiczna?
Rehabilitacja kardiologiczna to zaplanowany program, który łączy ćwiczenia fizyczne, edukację zdrowotną, zmianę stylu życia, kontrolę leczenia i wsparcie psychologiczne. Celem jest bezpieczny powrót do możliwie pełnej sprawności po zawale, operacji serca lub zaostrzeniu choroby.
Plan jest zawsze indywidualny – inne cele ma osoba po by-passach z niewydolnością serca, a inne aktywny zawodowo pacjent po angioplastyce. Całość nadzoruje zespół specjalistów, który na bieżąco modyfikuje obciążenia i zalecenia.
Kto kwalifikuje się do rehabilitacji kardiologicznej?
Najczęściej są to osoby po zawale serca, angioplastyce ze stentem, operacjach by-passów, zabiegach na zastawkach, innych operacjach kardiochirurgicznych oraz pacjenci z przewlekłą niewydolnością serca lub chorobą wieńcową z objawami przy wysiłku. Rehabilitację prowadzi się też po nagłym zatrzymaniu krążenia i wszczepieniu ICD/CRT, jeśli stan na to pozwala.
Program można rozważyć również u osób z wysokim ryzykiem sercowo-naczyniowym (nadciśnienie, otyłość, miażdżyca), nawet bez przebytych zabiegów czy zawału. Wtedy zwykle jest mniej intensywny, ale ważny w profilaktyce kolejnych incydentów.
Kiedy zacząć rehabilitację po zawale lub operacji serca?
Pierwszy etap rusza już w szpitalu, często w 1–2 dobie, jeśli stan jest stabilny. Obejmuje zmianę pozycji, siadanie, krótkie spacery po korytarzu – chodzi o bezpieczne „rozruszanie” organizmu i ograniczenie powikłań unieruchomienia.
Drugi, zorganizowany etap najlepiej rozpocząć jak najszybciej po wypisie, zwykle po wygojeniu rany pooperacyjnej i ustabilizowaniu stanu krążeniowo-oddechowego. Odkładanie w czasie sprzyja spadkowi wydolności i utrwaleniu lęku przed wysiłkiem.
Jak wygląda typowy dzień rehabilitacji kardiologicznej w ośrodku?
Najczęściej jest to kilka bloków: ćwiczenia wytrzymałościowe (np. bieżnia, rower stacjonarny, marsz), proste ćwiczenia siłowe oraz rozciąganie, wszystko pod kontrolą tętna, ciśnienia i objawów. Obciążenie rośnie stopniowo, w zależności od tolerancji wysiłku.
Do tego dochodzą elementy edukacyjne i konsultacje: rozmowy z lekarzem, fizjoterapeutą, czasem psychologiem i dietetykiem. Przykładowy pacjent przychodzi 3–5 razy w tygodniu na 1–2 godziny, przez kilka–kilkanaście tygodni.
Jak długo trwa rehabilitacja kardiologiczna i kiedy się „kończy”?
Zorganizowany program w ośrodku trwa zwykle od 4 do 12 tygodni, w zależności od stanu pacjenta, rodzaju schorzenia i zaleceń kardiologa. To czas największego, kontrolowanego wzrostu wydolności.
Trzeci etap – domowy – praktycznie nie ma końca. Chodzi o trwałą zmianę stylu życia: regularny ruch (3–5 razy w tygodniu po 30–45 minut), kontrolę leków, dietę i pracę ze stresem. Bez tego efekty z ośrodka szybko się cofają.
Kto prowadzi rehabilitację kardiologiczną i jakie badania są potrzebne na start?
Za proces odpowiada zespół: kardiolog, lekarz rehabilitacji, fizjoterapeuta, pielęgniarka, psycholog i dietetyk. W razie potrzeby dołączają kolejni specjaliści, np. diabetolog czy fizjoterapeuta oddechowy.
Przed rozpoczęciem treningów wykonuje się ocenę stanu zdrowia: badanie lekarskie, analizę dokumentacji ze szpitala, często test wysiłkowy, pomiar frakcji wyrzutowej (EF) i podstawowe badania laboratoryjne. Na tej podstawie określa się poziom ryzyka i bezpieczne zakresy wysiłku.
Czy rehabilitacja kardiologiczna jest bezpieczna i jakie objawy są niepokojące?
Przy prawidłowym doborze obciążenia i nadzorze specjalistów rehabilitacja jest bezpieczna, a ryzyko powikłań małe. Ćwiczenia są dopasowane do wydolności, a parametry życiowe monitorowane szczególnie u osób z grupy dużego ryzyka.
Alarmujące są: narastający ból w klatce, duszność nieadekwatna do wysiłku, silne kołatanie serca, zawroty głowy, nagła słabość. W takiej sytuacji trening się przerywa i pacjent jest natychmiast oceniany przez personel.
Najważniejsze punkty
- Rehabilitacja kardiologiczna to kompleksowy proces, który łączy ćwiczenia, farmakoterapię, edukację, zmianę stylu życia oraz wsparcie psychologiczne, a nie tylko „gimnastykę po zawale”.
- Program jest zawsze indywidualny – jego intensywność i cele zależą od choroby, wieku, wydolności i chorób współistniejących; dla jednego celem będzie bieg po lesie, dla innego spokojne zakupy bez zadyszki.
- Najczęściej z rehabilitacji korzystają osoby po zawale, angioplastyce, operacjach na sercu, z niewydolnością i chorobą wieńcową, ale można ją też stosować u pacjentów z nadciśnieniem, otyłością i wysokim ryzykiem sercowo-naczyniowym.
- Za cały proces odpowiada zespół specjalistów (kardiolog, rehabilitant, fizjoterapeuta, pielęgniarka, psycholog, dietetyk), którzy wspólnie prowadzą pacjenta od szpitalnego łóżka do możliwie pełnej samodzielności.
- Ocena poziomu ryzyka (małe, umiarkowane, duże) decyduje o tempie i sposobie wprowadzania wysiłku – osoby niskiego ryzyka szybciej przechodzą do samodzielnych treningów, a pacjenci z niewydolnością serca wymagają krótkich, częstych ćwiczeń pod ścisłym nadzorem.
- Skierowanie zwykle wystawia kardiolog, a do ośrodka rehabilitacji najlepiej zgłosić się jak najszybciej po wypisie, ponieważ odkładanie w czasie nasila lęk przed ruchem i przyspiesza spadek wydolności.
Źródła
- 2020 ESC Guidelines on sports cardiology and exercise in patients with cardiovascular disease. European Society of Cardiology (2020) – Zalecenia dot. wysiłku fizycznego i rehabilitacji u chorych kardiologicznych
- 2016 European Guidelines on cardiovascular disease prevention in clinical practice. European Society of Cardiology (2016) – Prewencja sercowo‑naczyniowa, modyfikacja stylu życia, aktywność fizyczna
- Cardiac Rehabilitation and Secondary Prevention of Coronary Heart Disease. American Heart Association (2011) – Klasyczny dokument AHA o programach rehabilitacji i ich skuteczności
- 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease. American College of Cardiology (2019) – Ocena ryzyka sercowo‑naczyniowego, styl życia, aktywność fizyczna
- Rehabilitacja kardiologiczna. Podręcznik dla lekarzy i fizjoterapeutów. PZWL Wydawnictwo Lekarskie (2019) – Polskojęzyczny podręcznik opisujący fazy, wskazania i organizację rehabilitacji
- Program kompleksowej rehabilitacji kardiologicznej i wtórnej prewencji chorób sercowo‑naczyniowych. Narodowy Fundusz Zdrowia (2019) – Polskie wytyczne organizacyjne, kwalifikacja pacjentów, etapy rehabilitacji
- Wytyczne dotyczące rehabilitacji kardiologicznej. Polskie Towarzystwo Kardiologiczne (2013) – Rekomendacje PTK nt. wskazań, przeciwwskazań i struktury programu
- WHO Global Action Plan for the Prevention and Control of NCDs 2013–2020. World Health Organization (2013) – Znaczenie aktywności fizycznej i rehabilitacji w chorobach sercowo‑naczyniowych